В результате перенапряжения или травм позвоночника, пояснично-крестцовой или ягодичной области, переохлаждения или неудачной инъекции возникает так называемый синдром грушевидной мышцы. Его проявления – боль в ягодице, которая отдается в верхнюю часть бедра, голень и пах, сопровождается онемением (проявления ишиаса).
Для лечения используются следующие методы:
- лекарственная терапия;
- специальные упражнения;
- релаксационный массаж;
- физиотерапия.
Растяжение ягодиц
Лежа на спине, ноги согнуты в коленях. Положите правую лодыжку на левое колено. Обхватите левое бедро и подтяните к груди. Вы почувствуете растяжение вдоль ягодицы и наружной поверхности бедра. Удерживайте достигнутое положение 15-30 секунд. Затем повторите упражнение с другой ногой. 3 повторения на каждую ногу.
Расслабляющий массаж
Это еще один эффективный вид лечения мышечного спазма, в том числе грушевидной мышцы. Он начинается с разминания околопозвоночной и пояснично-крестцовой зоны, затем массируют больную ягодицу и в конце – заднюю поверхность ноги.
Сеанс продолжается около 15-20 минут, требуется от 12 до 20 процедур на курс лечения. Для закрепления повторить через месяц. Также с этой целью применяется и точечный массаж.
Отведение ноги с эспандером
Встаньте у двери, здоровой стороной к ней. Прикрепите конец эспандера за лодыжку пораженной ноги, а другой конец за дверь либо другой неподвижный предмет на уровне лодыжки. Отведите прямую ногу в сторону, затем вернитесь в исходное положение. 2 подхода по 15 повторений. Для усиления эффективности упражнения, постепенно отодвигайтесь дальше от двери.
Методы лечения
После постановки окончательного диагноза врач назначает лечение. Как правило, оно комплексное и состоит из нескольких составляющих:
- Медикаментозная терапия.
- Массаж.
- Мануальная терапия.
- Физиотерапевтическое лечение.
- Рефлексотерапия.
- Лечебная физкультура.
- Коррекционное лечение (стельки, подкладки по ягодицы и пр.).
Медикаментозное лечение:
- Противовоспалительные препараты. Основу медикаментозной терапии составляют лекарственные средства группы противовоспалительных нестероидных препаратов. Эффективнее всего зарекомендовали себя лекарственные препараты на основе диклофенака – Вольтарен, Диклоберл, Дикло-Ф, Мелоксикам, Кетанов и пр. В зависимости от степени развития заболевания их назначают перорально или внутримышечно. Курс лечения составляет не менее 10 дней, ежедневно делаются 2 инъекции препарата с периодом в 6 часов.
- Если пациента мучают боли, то выписываются обезболивающие препараты и спазмолитики. Они хорошо снимают мышечный спазм, снижают давление на седалищный нерв и окружающие сосуды. Из обезболивающих подойдут: Баралгин, Темпалгин, Седалгин и пр. Из спазмолитиков чаще всего применяется Но-Шпа, которая вводится внутримышечно вместе с противовоспалительными препаратами.
- Если воспалительный процесс осложнился деформацией костей, то спазмолитики не могут в полной мере снять болезненный спазм. В таком случае назначаются миорелаксанты. Они эффективно снимают тонус с воспаленных мышц, освобождая ущемленные нервы и сосуды. Чаще всего врачи выписывают Мидокалм.
- К медикаментозной терапии можно отнести лекарственные блокады. При воспалении грушевидная мышца болезненно натягивается и сжимается, в процесс вовлекаются корешки крестцового отдела. Задача новокаиновой блокады – снять спазм и зажим с этих структур малого таза. Врач помечает точки седалищного бугра, подвздошной кости и большого вертела, соединяет эти отметки и определяет зону введения препарата. Затем вводит иглу шприца на глубину 6-8 см и медленно выпускает новокаин в пространство между телом мышцы и крестцовым корешком. Взрослая доза для блокады составляет 10 мл.
Патологии грушевидной мышцы лечатся довольно сложно и длительно. Поэтому медикаментозный курс повторяется не менее 2 раз в год в период сезонного обострения.
Планка
Лежа на животе, обопритесь на локти на уровне плеч. Поднимите бедра с пола, балансируя на предплечьях. Важно чтобы ваши бедра и плечи были на одной линии. Постарайтесь удержаться в таком положении 15 секунд. Затем плавно опуститесь на пол и расслабьтесь. На первых этапах можно упростить упражнение, опираясь о пол коленями вместо пальцев ног. Постепенно увеличивайте время удержания планки до 1 минуты.
Причины синдрома грушевидной мышцы слева и справа
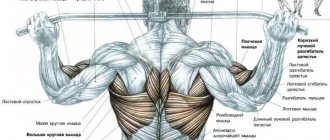
Грушевидная мышца находится в области малого таза, подвергается большим статическим нагрузкам и может быть травмирована во время активного движения.
Также выделяют следующие причины развития синдрома грушевидной мышцы с левой или правой стороны:
- длительное нахождение положении сидя или любой позе, предусматривающей сгибание тазобедренного сустава;
Из-за пассивного образа жизни и лишнего веса очень часто воспаляется грушевидная мышца - быстрая ходьба, которая была начата с резкого движения;
- продолжительный бег на длинные дистанции;
- переохлаждение тканей, расположенных в области малого таза;
- межпозвоночная грыжа или другие заболевания позвоночника;
- езда на велосипеде с неудобным или очень узким сидением.
В медицинской практике встречаются случаи, когда спазм мышечных волокон области малого таза возникал после падений человека с большой высоты, ударов и получения других механических травм. Устранение причины патологии является обязательным условием успешного лечения.
Боковая планка
Лежа на боку. Голень, бедра и плечи на одной линии. Обопритесь на локте прямо под вашим плечом. Поднимите бедра с пола, балансируя на локте. Постарайтесь удержать это положение 15 секунд. Затем медленно опустите бедра на пол. Поменяйте стороны и повторите упражнение. На первых этапах упражнение можно упростить, согнув колени и бедра к груди.
Характерные симптомы
Признаки синдрома грушевидной мышцы проявляются дисфункцией седалищного нерва, а также следующей симптоматикой:
- острая или ноющая боль в области ягодицы с той стороны, где произошло спазмирование мышечных волокон;
- онемение нижней конечности;
- нарушение подвижности тазобедренного и коленного суставов;
- непроизвольное сокращение и подергивание мышц, расположенных с внутренней стороны бедра.
Практически все симптомы заболевания носят неврологический характер, так как спазм грушевидной мышцы нарушает работу седалищного нерва. Кроме вышеперечисленных признаков патологии человек теряет возможность полноценно передвигаться, жалуется на острую боль, которая появляется при попытке присесть.
Что делать, если вы потянули мышцу
Как определить, что у вас растяжение
Для начала разберемся, как понять, что вы потянули мышцу. Растяжение может проявиться во время тренировки – в один момент вы почувствуете резкую боль. Сила боли будет напрямую зависеть от тяжести травмы. Незначительные растяжения могут не мешать вам работать. Сильные же травмы будут вызывать адскую боль, через которую без обезболивания вы переступить не сможете.
https://youtu.be/jQJ5Hgu0Wlw
В некоторых случаях боль наступает после растяжений. Например, сегодня вы играли в настольный теннис и поскользнулись, чуть не сев на шпагат (притом что на него вы не можете сесть). Пока вы играете дальше – боли нет. Дома, после того как вы некоторое время будете без движения, вы ощутите резкую боль где-то на задней или внешней части бедра. Это замедленная боль.
Через несколько часов после болевых ощущений при осмотре места травмы можно обнаружить припухлость, покраснение. На следующий день на том месте может образоваться небольшой синяк (сине–желтый). Если эти признаки появились – у вас точно растяжение.
Не путайте растяжение с разрывами и переломами. Например, когда ваша нога при ходьбе неожиданно попадает в небольшую ямку, вы ставите ногу набок. Мышцы не успевают зафиксировать положение ноги, в результате чего вся нагрузка переходит на связки. Естественно, что они могут порваться. При этом нога в районе щиколотки опухнет с обеих сторон. Через день–два появится обширный синяк. В данном случае может быть как разрыв, так и трещина в кости.
Терапевтические рекомендации
При диагностированной патологии назначается медикаментозная терапия, которая зависит от первопричины заболевания. Они способствуют устранению спазмов и помогают вернуть привычный образ жизни. Также специалистом может быть назначена лечебная физкультура.
Обязательным компонентом лечения выступает:
- массаж,
- компрессы.
- физиотерапевтические процедуры.
Параллельно с медикаментами используются и рецепты народной медицины.
Физиотерапевтические процедуры способствуют устранению мышечного спазма и болевого синдрома.
Применяются следующие виды:
- прогревание посредством УВЧ;
- ультразвуковое воздействие;
- электрофорез с гидрокартизоном;
- наложение аппликаций с парафином;
- массаж посредством вакуума;
- динамические токи;
- фонофорез;
- амплипульс.
Сочетание физиотерапевтических процедур с миорелаксантами, глубоким массажем пораженной области, комплексом лечебной гимнастики, как правило, приносит результаты.
Диагностика
Болевой синдром при повреждениях ягодичной мышцы носит ярко выраженный характер. Однако подобными симптомами могут сопровождаться патологии тазобедренного сустава или поясничного отдела. Основной приём выявления нарушений — пальпация болезненной зоны и прилегающих участков.
На осмотре врач прощупывает:
- внутреннюю сторону бедренной кости;
- крестцово-подвздошный сустав;
- крестцово-остистое соединение;
- тазобедренное сочленение;
- грушевидную мышцу.
Для уточнения диагноза иногда назначается трансректальная пальпация. При травматических повреждениях дополнительно отправляют на рентген, компьютерную томографию или МРТ. После исследований ставят точный диагноз с кодом по МКБ-10 — международной классификации болезней.
Чем опасно продолжение работы через боль
Если надеяться, что боль пройдет во время тренировки и работать дальше, можно получить осложнение. Сухожилие воспалится, вокруг него будет скапливаться жидкость. Это приведет к тому, что во время движения у вас будет слышен характерный глухой хруст в больном месте.
Со временем острая боль пройдет, а вот воспаление останется. Вы сможете делать ежедневные процедуры (взять в руку чайник, ходить), но при более сильных нагрузках будет больно. И эта боль не пройдет.
Если вы запустили ситуацию до такой стадии, пора обратиться к травматологу. После проведения МРТ он направит вас на физиопроцедуры.
Главной из них является электрофорез, который позволяет провести лекарство (как правило, это йод, димексид и обезболивающие) через кожу в нужное место за счет электрического поля. Обычно назначают 10 процедур. И заканчивается все выздоровлением – теперь нужно начинать реабилитацию.
Если электрофорез помог недостаточно, назначают еще 10 сеансов магнитного лечения. Как правило, на этом все и заканчивается. Если и это не помогло – на 2 недели могут наложить неснимаемый гипс. Так что думайте, стоит ли заниматься через боль.
По времени болезненные ощущения могут продолжаться месяцы, полгода и более. Если не лечить – сухожилие потеряет эластичность, а вы не сможете полноценно тренироваться. Так что лечитесь вовремя.